
unhas
 ONICOMICOSE |  SD. UNHAS FRÁGEIS |  ONICOCRIPTOSE - UNHA ENCRAVADA |
|---|
inflamatórias
 ACNE |  DISIDROSE |  ROSÁCEA |  URTICARIA |
|---|---|---|---|
 DERMATITE DE CONTATO |  PÊNFIGOS |  PSORIASE |  HIDRADENITE SUPURATIVA |
OUTRAS
 MELASMA |  CHECK UP DE PINTAS |  HERPES |  BROMIDROSE |
|---|---|---|---|
 VITILIGO |  P. RÓSEA |  MICOSES (PELE, CABELO E UNHA) |  HIPERHIDROSE |
 LUPUS | 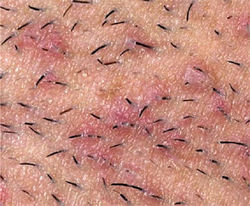 FOLICULITE |
TRICOLOGIA
EFLUVIO TELÓGENO
É uma condição que se caracteriza pelo aumento da queda diária de fios de cabelo. O eflúvio se divide em dois tipos: agudo e crônico.
Eflúvio telógeno agudo:
sua causa está associada a algum evento que aconteceu até meses antes do início da queda. Esses eventos, ou gatilhos, convertem um percentual maior de fios para a fase de queda. Os eventos mais associados à queda são: pós-parto, infecções, dietas muito restritivas, doenças metabólicas, cirurgias, além do estresse. Algumas medicações também podem desencadear o problema. Tudo isso pode interferir na proporção dos fios na fase de queda.
Eflúvio telógeno crônico:
Há ciclos de aumento dos fios na fase de queda, de forma cíclica, uma ou duas vezes por ano, ou a cada dois anos, dependendo do paciente. Pode estar associado a outras condições que causam rarefação dos fios. Perde-se em geral volume e comprimento
É indicado que a pessoa procure um dermatologista para realizar uma avaliação de seu caso, e então verificar se há a necessidade de realizar exames complementares e de tratar alguma possível doença de base associada.
fonte: http://www.sbd.org.br/dermatologia/cabelo/doencas-e-problemas/efluvio-telogeno/56/
ALOPÉCIA ANDROGENÉTICA (CALVICE)
Alopecia androgenética, ou calvície, é uma forma de queda de cabelos geneticamente determinada. É relativamente frequente na população. Homens e mulheres podem ser acometidos pelo problema.
A queixa mais frequente na alopecia androgenética é a de afinamento e rarefação dos fios. Os cabelos ficam ralos e, progressivamente, o couro cabeludo mais “aberto”. Nas mulheres, a região central é mais acometida, e pode haver associação com irregularidade menstrual, acne, obesidade e aumento de pelos no corpo. Nos homens, as áreas mais abertas são a coroa e a região frontal (entradas). Há diversos tratamentos para parar a progressão. A dra. gabriela, como tricologista, tem acesso as principais tecnologias para controle do quadro.
DERMATITE SEBORREICA
Dermatite seborreica é uma inflamação na pele que causa principalmente descamação e vermelhidão em algumas áreas da face, como sobrancelhas e cantos do nariz, couro cabeludo, orelhas, áreas de dobras e tórax. É uma doença crônica, com períodos de melhora e piora dos sintomas. A causa não é totalmente conhecida, e a inflamação pode ter origem genética e/ou ser desencadeada por agentes externos, como alergias, situações de estresse emocional, baixa temperatura, álcool, medicamentos e excesso de oleosidade. A presença do fungo Pityrosporum ovale também pode provocar a doença.
Já a dermatite seborreica em recém-nascidos, conhecida como crosta láctea, é uma condição temporária, na qual aparecem “cascas grossas” amarelas ou marrons sobre o couro cabeludo da criança. Escamas semelhantes também podem ser encontradas nas pálpebras, nas orelhas, ao redor do nariz e na virilha.
A doença não é contagiosa e não é causada por falta de higiene.
O diagnóstico é feito clinicamente por um dermatologista. Em alguns casos pode ser necessária a realização de alguns exames clínicos complementares. O tratamento pode envolver o uso de xampus e cremes medicamentosos, dentre outros especificados pelo dermatologista.
É necessário seguir o tratamento correto, o que irá depender da localização das lesões e da intensidade dos sintomas, bem como alterar alguns hábitos e eliminar os fatores reguladores, como má alimentação, tabagismo e consumo de bebida alcoólica. Além disso, alguns cuidados podem ajudar na melhora dos sintomas, como não tomar banhos muito quentes; enxugar-se bem antes de se vestir; usar roupas que não retenham o suor; controlar o estresse físico e mental e a ansiedade; retirar completamente o xampu e o condicionador dos cabelos quando lavar a cabeça.
O médico dermatologista deve sempre ser consultado para o diagnóstico e tratamento adequados.
fonte: http://www.sbd.org.br/dermatologia/pele/doencas-e-problemas/dermatite-seborreica/3/
ALOPÉCIA DE TRAÇÃO
Você sabia que alguns estilos de penteado, extensores e escovação excessiva dos fios podem gerar queda dos cabelos?
Já notou meninas com tranças ou rabos de cavalo tão apertados que percebemos fios mais curtos e até mesmo pontos de pus?
É provável que essas pessoas estejam desenvolvendo um quadro chamado de alopecia de tração (nome que se dá à queda de cabelo causada pela tração excessiva, repetida e prolongada). É mais comum na população afrodescendente, em especial nas mulheres, pelo uso de penteados como tranças apertadas e extensores capilares. Mas não é somente nessas situações em que pode ocorrer. O coque apertado da bailarina e o uso de rabos de cavalo, principalmente nas crianças, também é capaz de gerar essa condição. Associado a isso, cabelos quimicamente tratados pelo uso de alisantes ou permanentes, aumentam significativamente o risco de desenvolver alopecia de tração, por deixá-los mais frágeis.
É possível observar fios mais curtos, formando uma espécie de franja, nas margens do couro cabeludo. Nas fases iniciais, pode haver desconforto, vermelhidão, escamas e pontos de pus. Nesse estágio ainda é reversível. Com a evolução, ocorre redução do volume e do tamanho dos cabelos na área acometida e há regiões onde eles não crescem mais. Portanto, quando o estímulo não é interrompido, pode ocorrer evolução para alopecia definitiva, gerada por uma cicatriz no folículo.
O maior alerta é para os pais e cuidadores, a fim de evitar que as crianças mantenham penteados como tranças, coques, grampos e elásticos apertados que, ao longo dos anos, gerem tração contínua e uma posterior perda irreversível dos cabelos.
O dermatologista pode orientar estilos de penteados que exerçam menos tração nos fios e, em alguns casos, com sinais de inflamação, prescrever medicações para controle do quadro. Após estabelecida a perda irreversível, há poucas possibilidades de tratamento.
Consulte seu dermatologista que identificará adequadamente sua condição, orientando e determinando a melhor forma para tratá-la.
http://sbdrj.org.br/catnoticias/alopecia-de-tracao/
ALOPÉCIA FRONTAL FIBROSANTE
a alopecia frontal fibrosante É um tipo de alopecia cicatricial que acomete quase exclusivamente mulheres adultas e leva a perda dos cabelos da borda anterior do couro cabeludo e das sobrancelhas. Além do acometimento folicular, a doença pode levar a alterações de pele como manchas, pápulas na face, vermelhidão tipo rosácea e atrofia cutânea que acometem principalmente as áreas expostas ao sol. foi descrita inicialmente em 1994 e sua incidência vem aumentando em todo o mundo.
Por se tratar de uma doença cicatricial, a perda capilar é irreversível e os tratamentos disponíveis conseguem apenas impedir a piora, mas não recuperam as alterações já estabelecidas. Precisamos estudar a doença para poder preveni-la no futuro e assim evitar o acometimento de muitas mulheres.
O surgimento recente da doença e o rápido aumento de sua prevalência sugerem que possa haver um fator externo envolvido no desencadeamento do processo inflamatório auto-imune. Além disso, o acometimento preferencial da porção superior da face e borda do couro cabeludo e a preponderância do acometimento do gênero feminino apontam para um possível agente de uso tópico pelo público feminino.
fonte: https://www.sbcd.org.br/especialista-realizara-estudo-sobre-alopecia-frontal-fibrosante-em-dermatologistas/
ALOPÉCIA AREATA
Alopecia areata é uma doença inflamatória que provoca a queda de cabelo. Diversos fatores estão envolvidos no seu desenvolvimento, como a genética e a participação autoimune. Os fios começam a cair resultando mais frequentemente em falhas circulares sem pelos ou cabelos. A extensão dessa perda varia, sendo que, em alguns casos, poucas regiões são afetadas, porém em outros, a perda de cabelo pode ser maior. Há casos raros de alopecia areata total, nos quais o paciente perde todo o cabelo da cabeça; ou alopecia areata universal, na qual caem os pelos de todo o corpo.
A alopecia areata não é contagiosa. Fatores emocionais, traumas físicos e quadros infecciosos podem desencadear ou agravar o quadro. A evolução da alopecia areata não é previsível. O cabelo pode crescer novamente, mesmo que haja perda total. Isto ocorre porque a doença não destrói os folículos pilosos, apenas os mantêm inativos pela inflamação. Entretanto, novos surtos podem ocorrer. Cada caso é único.
Outras doenças autoimunes podem acontecer em alguns pacientes, como vitiligo, problemas da tireoide e lúpus eritematoso, por exemplo. Portanto, muitas vezes se faz necessária a reavaliação de exames de sangue.
Diversos tratamentos estão disponíveis para a alopecia areata. A opção deve ser realizada pelo dermatologista em conjunto com o paciente. Os tratamentos visam controlar a doença, reduzir as falhas e evitar que novas surjam. O médico dermatologista deve sempre ser consultado para o diagnóstico e tratamento adequados.
fonte: http://www.sbd.org.br/dermatologia/cabelo/doencas-e-problemas/alopecia-areata/22/
- UNHAS
ONICOMICOSE
Onicomicoses: Principal causa de alteração ungueal. Pode acometer tanto as unhas dos pés quanto as das mãos. São raras na infância e mais comuns nos adultos e idosos. Geralmente a unha se descola do leito e se torna mais espessa. Pode também haver mudança na coloração e na forma.
Para o diagnóstico, o dermatologista pode solicitar o exame micológico direto e cultura para fungos. O tratamento prescrito pelo dermatologista pode ser feito com medicamentos tópicos ou orais, dependendo de cada caso.
Hábitos higiênicos são importantes na prevenção das micoses. Usar somente o próprio material ao ir à manicure. Secar-se sempre muito bem após o banho. Evitar andar descalço em locais que sempre estão úmidos, como vestiários, saunas e lava-pés de piscinas. Não compartilhar toalhas, SAPATOS, pois esses objetos podem transmitir doenças. Não usar calçados fechados por longos períodos e optar pelos mais largos e ventilados.
O médico dermatologista deve sempre ser consultado para o diagnóstico e tratamento adequados.
fonte: http://www.sbd.org.br/dermatologia/pele/doencas-e-problemas/micose/14/
UNHAS FRÁGEIS
As unhas fracas acometem até 20% da população, principalmente mulheres. Junto com a onicomicose, são os distúrbios ungueais mais vistos pelo dermatologista. A placa ungueal é composta basicamente por queratina e reflete um equilíbrio de força e flexibilidade. Quando esse equilíbrio se rompe, a consistência da unha se altera, levando à fragilidade. Para a maioria dos pacientes, o incômodo é estético, mas pode haver dor e dificuldade para as atividades diárias. Clinicamente, a síndrome das unhas frágeis engloba unhas friáveis, quebradiças, com onicosquizia (descamação em camadas) e onicorrexe (fragmentação triangular da borda livre).
A unha é vulnerável aos insultos diários. A exposição a agentes químicos como detergentes, solventes, fungos e traumas repetitivos como digitação podem interferir na adesão das células da lâmina ungueal. Outra causa comum é o uso abusivo de removedores de esmalte a base de acetona, que ressecam as unhas. As pessoas que realizam tarefas domésticas com água quente e sabões são as mais suscetíveis, e mostram acometimento principalmente dos três primeiros dedos da mão domintante. Todos esses fatores atuam de maneira cumulativa, e acarretam mais alterações quanto maior for a exposição ao longo do tempo.
Alterações sistêmicas também refletem na saúde das unhas. A falta de ferro pode resultar em amolecimento da unha e coiloníquia (unhas em forma de colher). Por outro lado, o enxofre está relacionado à dureza da unha, e não o cálcio, como se pensava. Já condições que reduzam a circulação local ou gerem muito estresse ao organismo, por exemplo, eczemas e psoríase nos dedos, endocrinopatias, deficiências de vitaminas como zinco, alopécia areata e infecções generalizadas, podem levar à redução ou parada momentânea do crescimento da unha. O crescimento da unha é lento e requer, em média, de 5 a 6 meses para se regenerar. Nos idosos, esse processo fica ainda mais lentificado. Dessa forma, tratamentos que aumentam a taxa de crescimento das unhas, como a biotina, parecem ter efeito positivo no tratamento de unhas quebradiças.
Antes de iniciar tratamento, procure seu dermatologista. Ele se assegurará de que não seja infecção por fungos ou outras doenças específicas das unhas. O tratamento das unhas frágeis baseia-se em evitar umidade e trauma, além do uso de luvas para realização das tarefas domésticas. Seu dermatologista poderá lhe prescrever uso de hidratantes específicos, a base de óleos, para contribuir com o fortalecimento ungueal ou ainda propor tratamento oral de acordo com suas necessidades.
fonte: https://sbdrs.org.br/unhas-frageis-dra-rafaela-bressan-werle/
ONICOCRIPTOSE (UNHA ENCRAVADA)
A unha encravada, ou onicocriptose, é uma inflamação causada pelo crescimento de parte da unha em direção à pele, provocando lesão da mesma. Costuma surgir no primeiro dedo, o conhecido dedão do pé. Pode ocorrer em qualquer faixa etária e em ambos os sexos, mas é muito mais frequente dos 10 aos 30 anos, e em homens. Isso porque eles são mais propensos a praticar esportes, como corrida e futebol. Atividades que causam trauma nas unhas dos pés e podem contribuir para o surgimento do problema.
A forma correta de cortar as unhas é o corte reto, sem arredondar os cantos, mas muitas pessoas fazem justamente o contrário. Além disso, outros fatores, como anormalidades na forma da unha podem favorecer o encravamento. O excesso de suor nos pés deixa o ambiente ainda mais úmido e pode machucar a pele ao redor das unhas, contribuindo para o surgimento do problema. Sapatos apertados e meias sintéticas também ajudam no aparecimento do quadro.
O tratamento da unha encravada pode ser feito sem cirurgia, caso o quadro seja muito inicial. Nos casos mais simples, a aplicação de órteses ou chumaços de algodão para separar a espícula de unha da pele ao redor, podem resolver o problema. Em outros casos, podemos indicar o uso de banhos de imersão do pé envolvido em soluções contendo antissépticos e agentes secativos, como o permanganato de potássio. Água quente e sal também podem ajudar a reduzir a inflamação.
O granuloma piogênico é uma complicação da unha encravada e é popularmente conhecido como “carne esponjosa”. Além de provocar dor, essa lesão sangra facilmente. Esse tipo de problema deve ser tratado pelo dermatologista no consultório, com aplicações de ácidos fortes na lesão ou crioterapia, e antibioticoterapia tópica domiciliar. Caso isso não resolva o quadro, está indicada a cirurgia.
A extração completa da unha deve ser evitada, pois ela, certamente, encravará de novo quando crescer. O tratamento cirúrgico visa desobstruir a passagem da unha, retirando até sua matriz e o canto que encrava, que poderá, então, crescer livremente. Há diversas técnicas, utilizando o fenol ou não, com ou sem pontos para fechar o defeito criado. Cada caso deve ser estudado em particular para que seja indicada a melhor opção de cirurgia. Quando a intervenção é bem indicada e realizada nas condições ideais, as taxas de recidiva são baixas, desde que o paciente evite os hábitos que o levaram a desenvolver o problema.
fonte: https://www.sbd.org.br/dermatologia/unha/cuidados/unha-encravada/
- INFLAMATÓRIAS
ACNE
Acne é o nome dado a “espinhas” e cravos que surgem devido a um processo inflamatório das glândulas sebáceas e dos folículos pilo-sebáceos. É muito frequente na fase da adolescência, mas também é comum também em adultos, principalmente em mulheres.
Os hormônios sexuais são os principais responsáveis pelas alterações das características da pele, assim como pelo surgimento da acne. As lesões aparecem com mais frequência na face, mas também podem ocorrer nas costas, ombros e peito. Esses hormônios, chamados andrógenos e estrógenos, são produzidos tanto pelos ovários (mulher) e testículos (homem) quanto pelas glândulas suprarrenais (duas pequenas glândulas situadas sobre os rins) em ambos os sexos. Os andrógenos são os responsáveis pelo início do funcionamento das chamadas glândulas sebáceas que são mais ativas na face, peito, costas e couro cabeludo. Essas glândulas estão presentes desde o nascimento, mas são mais ativas na puberdade, quando, em pessoas com predisposição genética, são desencadeadas mudanças relacionadas ao conteúdo de gordura (secreção sebácea) da pele e do couro cabeludo. Assim, os sintomas principais são: comedões (cravos); pápulas (lesões sólidas arredondadas, endurecidas e eritematosas); pústulas (lesões com pus); nódulos (lesões caracterizadas pela inflamação, que se expandem por camadas mais profundas da pele e podem levar à destruição de tecidos, causando cicatrizes) e cistos (maiores que as pústulas, inflamados, expandem-se por camadas mais profundas da pele, podem ser muito dolorosos e deixar cicatrizes). Pode ocorrer piora relacionada a situações de estresse ou no período menstrual. Certos medicamentos como corticoides, vitaminas do complexo B, exposição exagerada ao sol, contato com óleos, graxas ou produtos gordurosos, época do ano (especialmente inverno) e o hábito de mexer nas lesões (“espremer cravos e espinhas”) pioram o quadro.
O ideal é que a acne seja tratada o mais precocemente possível. Seu controle é recomendável não só por razões estéticas, como também para preservar a saúde da pele e a saúde psíquica, além de prevenir cicatrizes (marcas da acne) tão difíceis de corrigir na idade adulta. E a melhor forma de evitá-las é começar o tratamento adequado o mais cedo possível. Ou seja, a acne tem tratamento e pode ser curada ou controlada. Importante: quem tem acne não deve, em nenhuma hipótese, manipular (“cutucar, espremer”) as lesões, pois isso pode levar à infecção, inflamação e cicatrizes. Há opções tanto de terapia local, quanto por via oral, ou a combinação de ambas. O tratamento vai variar de acordo com a gravidade e a localização, e em função de características individuais. O dermatologista deve sempre ser consultado para o diagnóstico e tratamento adequados.
fonte: http://www.sbd.org.br/dermatologia/pele/doencas-e-problemas/acne/23/
DISIDROSE
Caracteriza-se por numerosas vesículas (pequenas coleções líquidas na pele), que podem se agrupar formando bolhas maiores, e mais frequentemente acomete as mãos e os pés.
Quase sempre a disidrose involui em uma a três semanas, mas pode se tornar crônica. A disidrose predomina na faixa entre os 20 e 40 anos de idade e acomete ambos os sexos. Fatores emocionais podem agravá-la ou até mesmo desencadeá-la.
Pode ser idiopática ou relacionada à dermatite de contato por irritante primário, à dermatite de contato alérgica, alergênicos ingeridos ou inalados, infecções fúngicas e às reações medicamentosas.
O quadro clínico, geralmente, é caracterizado pelo acometimento simétrico e bilateral, mais frequentemente das mãos do que dos pés. Na fase aguda, as vesículas apresentam conteúdo líquido incolor e são localizadas, preferencialmente, nas superfícies laterais e dorsais dos dedos. A coceira está quase sempre presente. O quadro pode se tornar crônico com descamação, aumento da espessura da pele e fissuras na região palmar ou plantar impedindo as atividades profissionais. O médico dermatologista deve sempre ser consultado para o diagnóstico e tratamento adequados.
fonte: http://www.sbd.org.br/dermatologia/pele/doencas-e-problemas/disidrose/48/
ROSÁCEA
É uma doença inflamatória crônica, com remissões e exacerbações. Ocorre principalmente em adultos entre 30 e 50 anos de idade. É mais frequente em mulheres, porém atinge muitos homens.
A origem da rosácea ainda não é conhecida. Há uma predisposição individual (mais comum em brancos e descendentes de europeus) e pode ser familiar (30% dos casos têm uma história familiar positiva), evidenciando uma possível base genética. Há também influência de estresse
A rosácea é uma doença que afeta a pele principalmente da região centro-facial. Caracteriza-se por uma pele sensível, que fica eritematosa (vermelha) e irritada facilmente. A vermelhidão (eritema) pode ficar permanente e com vasos finos (telangiectasias), podendo também ocorrer pápulas e pústulas que lembram a acne. Em alguns casos pode haver rinofima, que é o espessamento irregular e lobulado da pele do nariz levando ao aumento e possivelmente deformação. Esses espessamentos podem ocorrer em outras áreas além do nariz, como na região frontal, malares (maçãs do rosto) e pavilhões auriculares.
Pode haver sintomas oculares, como olho seco, irritação, conjuntivite, ceratite, e inflamação nas bordas palpebrais (blefarite).
Ainda não há cura para a rosácea, mas há tratamento e controle, com muitos avanços recentes. Os agravantes ou desencadeantes devem ser afastados ou controlados, como bebidas alcoólicas, exposição solar, vento, frio e ingestão de alimentos quentes. O tratamento consiste na proteção solar, medicamentos tópicos e sistêmicos, dependendo do caso. O laser ou a luz pulsada podem ser utilizados para tratamento das telangiectasias (pequenos vasos). Para o rinofima, a abordagem pode ser cirurgia, radiofrequência, dermoabrasão ou laser. O médico dermatologista deve sempre ser consultado para estabelecer o diagnóstico e avaliar o grau, a fase e o paciente como um todo para indicar o melhor tratamento.
fonte: http://www.sbd.org.br/dermatologia/pele/doencas-e-problemas/rosacea/62/
URTICÁRIA
A urticária é uma doença caracterizada por lesões avermelhadas e levemente inchadas, como vergões, que aparecem na pele e coçam bastante. Essas lesões podem surgir em qualquer área do corpo, podendo ser pequenas, isoladas ou se juntarem e formando grandes placas avermelhadas, com desenhos e formas variadas, habitualmente acompanhadas de coceira. Aparecem em surtos, podendo surgir em qualquer período do dia ou da noite, durando horas e desaparecendo sem deixarem marcas na pele. Embora seja mais comum em adultos jovens (entre 20 e 40 anos), a urticária pode ocorrer em qualquer idade. Ao longo da vida, uma em cada cinco pessoas terá pelo menos um episódio de urticária.
Tipos de urticária:
De acordo com o tempo de duração, a urticária pode ser:
-
Urticária aguda: quando os sinais e sintomas desaparecem em menos de seis semanas.
-
Urticária crônica: quando os sintomas duram por seis semanas ou mais.
De acordo com a causa, a urticária é classificada em:
-
Urticária induzida: quando um fator é identificado, como drogas, alimentos, infecções, estímulos físicos (calor, frio, sol, água, pressão).
-
Urticária espontânea: quando a doença ocorre sem uma causa identificada, também chamada de urticária idiopática.
O sintoma mais comum é a coceira (também chamada de prurido), mas as lesões podem provocar a sensação de ardor ou queimação. A coceira causada pela urticária costuma ser muito intensa e atrapalha a vida dos pacientes, prejudicando suas atividades em diversos aspectos, como o trabalho e o sono.
Também pode ocorrer inchaço rápido, intenso e localizado, que atinge normalmente pálpebras, lábios, língua e garganta. Este inchado é chamado de angioedema e, algumas vezes, dificulta a respiração, constituindo risco de vida. Também existe uma complicação chamada anafilaxia, na qual a reação envolve todo o corpo, causando náuseas, vômitos, queda da pressão arterial e edema de glote (garganta) com dificuldade para respirar. Esses casos são graves e precisam de atendimento de emergência.
O diagnóstico da urticária e do angioedema são feitos principalmente pela história detalhada da doença e pelos sinais e sintomas que o paciente apresenta. Alguns exames laboratoriais, como os de sangue, de fezes e de urina, são solicitados para tentar identificar a causa da urticária ou encontrar doenças associadas. A biópsia
da pele pode ser realizada em alguns casos para diferenciar de outras doenças da pele.
Após o diagnóstico e o estudo detalhado de cada caso, o dermatologista indicará o tratamento da urticária, habitualmente realizado por medicações orais. A automedicação não deve ser realizada, pois pode prejudicar o tratamento e o controle da doença. O médico deve sempre ser consultado para o diagnóstico e tratamento adequados.
fonte: http://www.sbd.org.br/dermatologia/pele/doencas-e-problemas/urticaria/73/
DERMATITE DE CONTATO
A dermatite de contato (ou eczema de contato) é uma reação inflamatória na pele decorrente da exposição a um agente capaz de causar irritação ou alergia. Existem dois tipos de dermatite de contato:
-
Irritativa: causada por substâncias ácidas ou alcalinas, como sabonetes, detergentes, solventes ou outras substâncias químicas. Pode aparecer na primeira vez em que entramos em contato com o agente causador, o que ocorre com um grande número de pessoas.
-
Alérgica: surge após repetidas exposições a um produto ou substância. Depende de ações do sistema de defesa do organismo, e por esse motivo pode demorar de meses a anos para ocorrer. Essa forma de dermatite de contato aparece, em geral, pelo contato com produtos de uso diário e frequente, como perfumes, cremes hidratantes, esmaltes de unha e medicamentos de uso tópico, entre outros.
As lesões da pele acometem o local de contato com a pele, podendo se estender à distância. Alguns produtos causam reações somente após exposição solar concomitante, como o sumo de frutas cítricas e perfumes. Outros itens podem entrar em contato com a pele quando carregados pelo ar, como inseticidas em spray e perfumes para ambientes. As dermatites de contato podem ocorrer tanto no ambiente doméstico como nas atividades de lazer e no trabalho.
O diagnóstico pode ser esclarecido pelo teste alérgico de contato (patch-test), que contribui para a identificação do agente irritante ou alergênico que desencadeou a dermatite.
O tratamento consiste na retirada do agente causador e também no uso de medicamentos tópicos ou sistêmicos que podem ser indicados pelo médico, dependendo da extensão e da gravidade do quadro. O médico dermatologista deve sempre ser consultado para o diagnóstico e tratamento adequados.
fonte: http://www.sbd.org.br/dermatologia/pele/doencas-e-problemas/dermatite-de-contato/2/
PÊNFIGOS
Os pênfigos são doenças relativamente raras caracterizados pela formação de bolhas na pele e, às vezes, também nas mucosas (como boca, garganta, olhos, nariz e região genital). São doenças autoimunes, desencadeadas porque o sistema imunológico produz, de forma equivocada, anticorpos contra estruturas da pele, que são responsáveis pela união entre as células (como se fosse um “cimento”). Esses anticorpos chegam na pele e nas mucosas por meio da circulação, se ligam a partes desse “cimento” e o danifica, fazendo com que as células se separem. Essa separação leva à formação de bolhas. Essas bolhas podem se romper, formando feridas na pele e nas mucosas.
É muito importante salientar que os pênfigos não são doenças contagiosas. Podem aparecer em qualquer idade (crianças, jovens, adultos e idosos), mas são mais frequentes em adultos.
Há dois tipos principais de pênfigo: pênfigo vulgar e pênfigo foliáceo. O pênfigo foliáceo é mais comum no Brasil do que em outros países, ocorrendo principalmente nas áreas rurais, onde é também chamado de “fogo selvagem”. Nessa forma de pênfigo, as bolhas e feridas não aparecem nas mucosas, somente na pele.
O pênfigo vulgar geralmente inicia nas mucosas, principalmente na boca. O paciente pode passar alguns meses tendo bolhas e feridas somente nas mucosas. A partir daí, surgem as bolhas na pele.
O diagnóstico deve ser realizado por médicos dermatologistas. Para se confirmar o diagnóstico, frequentemente é necessário fazer uma biopsia de pele. Para isso, o médico irá aplicar uma anestesia local (por meio de injeção) e retirar um pequeno pedaço de pele, e em seguida dará pontos no local. Esse fragmento de pele será enviado a um laboratório de patologia, e lá, um médico patologista irá examiná-lo no microscópio para verificar o tipo de bolha e o nível onde ela se forma dentro da pele. Em alguns casos, pode ser necessário retirar um segundo fragmento de pele (por meio de outra biopsia), para fazer um exame chamado imunofluorescência direta. E também, em alguns casos, pode ser necessário fazer um exame de sangue chamado imunofluorescência indireta para confirmar o diagnóstico.
O tratamento dessas doenças é feito através de medicamentos utilizados para que o organismo pare de produzir os anticorpos que atacam a pele e fazem surgir as bolhas. Isso ocorre de forma lenta e gradual, e por essa razão, o tratamento é bastante prolongado, geralmente durando anos.
Em casos graves pode ser necessário internar o paciente para administrar os medicamentos por via intravenosa para que sua ação seja mais rápida. É importante seguir todas as orientações do médico dermatologista para o sucesso do tratamento. Os pênfigos podem ser doenças bastante graves se não tratadas, existindo inclusive casos de óbito. Mas, felizmente, na maioria das vezes, é possível controlar a doença. O médico dermatologista deve sempre ser consultado para o diagnóstico e tratamento adequados.
fonte: http://www.sbd.org.br/dermatologia/pele/doencas-e-problemas/penfigo/17/
HIDRADENITE SUPURATIVA
A hidradenite supurativa é uma doença de pele crônica inflamatória, mais frequente em mulheres, e após a puberdade, que acomete preferencialmente algumas áreas da pele como as axilas, a região das mamas, a virilha, a região genital e a região glútea.
As causas da hidradenite supurativa ainda não estão bem estabelecidas, mas ela pode ser considerada uma doença auto-inflamatória, quando ocorre uma resposta inflamatória exagerada que agride e danifica a pele e as estruturas associadas. Parece haver uma tendência familiar para sua ocorrência, assim como associação com outras alterações de saúde e alguns hábitos como o tabagismo.
A hidradenite supurativa se caracteriza pelo surgimento de lesões inflamadas, dolorosas, como nódulos, ou caroços, que podem evoluir com abertura e drenagem de pus. Estes nódulos tendem a persistir e recidivar, de modo que uma mesma lesão pode inflamar e desinflamar várias vezes no mesmo local. Com o tempo, vão surgindo novas lesões, ao lado das antigas e, sobre as mais velhas surgem cicatrizes.
As lesões podem ser muito dolorosas e a constante eliminação de pus pode causar mau odor e manchar as roupas. Já as cicatrizes podem dificultar a movimentação dos braços e coxas, por exemplo.
O tratamento da hidradenite varia de acordo com sua gravidade. Geralmente inclui higiene adequada das áreas afetadas, assim como evitar roupas apertadas, e perda de peso no caso de obesos; além de abandonar o fumo.
De acordo com cada caso, o dermatologista pode indicar o tratamento, que em geral inclui o uso de medicações tópicas, sistêmicas, e/ou a realização de procedimentos cirúrgicos. O médico dermatologista deve sempre ser consultado para o diagnóstico e tratamento adequados.
fonte: http://www.sbd.org.br/dermatologia/pele/doencas-e-problemas/hidradenite-supurativa/28/
PSORÍASE
É uma doença da pele comum, crônica e não contagiosa. Sua causa é desconhecida, mas sabe-se que pode estar relacionada ao sistema imunológico, às interações com o meio ambiente e à suscetibilidade genética.
Pode haver associação de psoríase com outras condições, como a artrite psoriática, doenças cardiometabólicas, doenças gastrointestinais e distúrbios do humor.
Os sintomas variam de paciente para paciente, conforme o tipo da doença, mas podem incluir:
- Manchas vermelhas com escamas secas esbranquiçadas ou prateadas;
- Pele ressecada e rachada; às vezes, com sangramento;
- Unhas grossas, sulcadas, descoladas e com depressões puntiformes;
- Inchaço e rigidez nas articulações.
Além disso, alguns fatores podem aumentar as chances de uma pessoa manifestar a doença ou piorar o quadro clínico já existente, dentre eles:
- Histórico familiar – entre 30% e 40% dos pacientes de psoríase têm histórico familiar da doença;
Estresse
- Tempo frio - pois a pele fica mais ressecada; a psoríase tende a melhorar com a exposição solar moderada.
- Consumo de bebidas alcoólicas.
- Tabagismo: o cigarro não só aumenta as chances de desenvolver a doença, como também a gravidade da mesma quando se manifesta
Há vários tipos de psoríase, e o dermatologista poderá identificar a doença, classificá-la e indicar a melhor opção terapêutica.
Tipos de psoríase:
–Psoríase em placas ou vulgar: manifestação mais comum da doença. Forma placas secas, avermelhadas com escamas prateadas ou esbranquiçadas.
-Psoríase ungueal: afeta as unhas das mãos e/ou dos pés. A unha pode crescer de forma anormal, engrossar, mudar de cor e apresentar deformações. Em alguns casos, a unha pode descolar do leito ungueal.
–Psoríase do couro cabeludo: surgem áreas avermelhadas com escamas espessas branco-prateadas.
–Psoríase gutata: geralmente é desencadeada por infecções bacterianas, como as de garganta. É caracterizada por pequenas manchas vermelhas descamativas, em forma de gota no tronco, nos braços, nas pernas e no couro cabeludo. Este tipo acomete mais frequentemente crianças e jovens.
–Psoríase invertida: atinge principalmente áreas de dobras, como axilas, virilhas, embaixo dos seios e ao redor dos genitais. São manchas inflamadas e vermelhas.
–Psoríase pustulosa: nesta forma de psoríase, podem ocorrem pústulas (pontos de pus), podendo acometer todas as partes do corpo ou em áreas menores, como mãos, pés ou dedos (chamada de psoríase palmo-plantar). Geralmente, desenvolve-se rápido, com bolhas de pus que aparecem poucas horas depois de a pele tornar-se vermelha. A psoríase pustulosa generalizada pode ser grave e pode causar com febre, calafrios, coceira intensa e fadiga.
–Psoríase eritodérmica: Acomete todo o corpo com manchas vermelhas que podem coçar ou arder intensamente, levando a manifestações sistêmicas. Ela pode ser desencadeada por queimaduras graves, tratamentos intempestivos (como uso ou retirada abrupta de corticosteróides), infecções ou por outro tipo de psoríase mal controlada.
–Psoríase artropática: a artrite psoriática, como também é conhecida, causa fortes dores nas articulações. Afeta mais comumente as articulações dos dedos dos pés e mãos, coluna e juntas dos quadris e pode causar rigidez progressiva e até deformidades permanentes. Pode estar associada a qualquer forma clínica da psoríase.
Cada tipo e gravidade de psoríase podem responder melhor a um tipo diferente de tratamento (ou a uma combinação de terapias). O que funciona bem para uma pessoa não necessariamente funcionará para outra, dessa forma, o tratamento da psoríase é individualizado. Um estilo de vida saudável pode ajudar na diminuição da progressão ou melhora da psoríase.
Hoje, com as diversas opções terapêuticas disponíveis, já é possível viver com uma pele sem ou quase sem lesões, independentemente da gravidade da psoríase. O tratamento é essencial para manter uma qualidade de vida satisfatória. Nos casos leves, hidratar a pele, aplicar medicamentos tópicos apenas na região das lesões e exposição diária ao sol, nos horários e tempo adequados e seguros, podem ser suficientes para melhorar o quadro clínico e promover o desaparecimento dos sintomas. Nos casos moderados, quando apenas as medidas acima não melhorarem os sintomas, o tratamento com fototerapia em pode ser indicado. Já em casos extensos, pode ser necessário iniciar tratamentos com medicação via oral ou injetável. O médico dermatologista deve sempre ser consultado para o diagnóstico e tratamento adequados.
fonte: http://www.sbd.org.br/dermatologia/pele/doencas-e-problemas/psoriase/18/
- OUTRAS
MELASMA
Melasma é uma condição que se caracteriza pelo surgimento de manchas escuras na pele, mais comumente na face, mas também pode ser extrafacial, com acometimento dos braços, pescoço e colo. Afeta mais frequentemente as mulheres, mas também pode ocorrer em homens. Não há uma causa definida, mas muitas vezes esta condição pode estar relacionada ao uso de anticoncepcionais femininos, à gravidez e, principalmente, à exposição solar. O fator desencadeante mais frequente é a exposição à luz ultravioleta e, até mesmo, à luz visível. Além dos fatores hormonais e da exposição aos raios solares, a predisposição genética também influencia no surgimento desta condição.
Ocorrem manchas acastanhadas na face, principalmente nas maçãs do rosto, testa, nariz e acima do lábio superior. As manchas têm formatos irregulares e bem definidos, sendo geralmente simétricas
O dermatologista é o profissional indicado para diagnosticar e tratar esta condição. Os tratamentos variam, mas sempre compreendem orientações de proteção contra raios ultravioleta e luz visível, que deve ser redobrada quando se inicia o tratamento. As terapias disponíveis são o uso de medicamentos tópicos, orais e procedimentos para o clareamento. Dentre os procedimentos mais realizados estão os peelings, as aplicações de lasers e o microagulhamento. É importante salientar, entretanto, que o tratamento do melasma sempre prevê um conjunto de medidas, que deve ser individualizado e contínuo.
A maior prevenção para o melasma é a proteção solar. As medidas de proteção devem ser realizadas diariamente, mesmo que o dia esteja nublado ou chuvoso. Outra medida importante é a reaplicação do filtro solar, para manter a proteção adequada durante todo o dia. As pessoas com melasma devem também utilizar roupas, chapéus, bonés, óculos escuros, sombrinhas e guarda-sóis. Toda a medida que evite a exposição solar da região acometida deve ser estimulada.
O médico dermatologista deve sempre ser consultado para o diagnóstico e tratamento adequados.
fonte: http://www.sbd.org.br/dermatologia/pele/doencas-e-problemas/melasma/13/
BROMIDROSE
Bromidrose é uma condição na qual a sudorese corporal vem acompanhada de um suor desagradável. Embora não seja grave, é causa comum de desagrado e prejuízo à qualidade de vida do indivíduo, por isso é indicado o tratamento feito por um médico dermatologista.
O sintoma característico da bromidrose é o odor intenso, a ponto de ser entendido como desagradável, que o suor provoca a partir de partes quentes do corpo como axila, virilha e pés, em indivíduos a partir da puberdade e também na idade adulta.
O tratamento é decidido caso a caso e se baseia, geralmente, na interferência sobre as bactérias que habitam a pele nas regiões mais quentes do corpo, como axilas e virilhas. O médico irá prescrever produtos, algumas vezes com antibiótico tópico, para modificar o tipo e a quantidade das bactérias dessas regiões. Assim, a característica do suor também mudará. Pode ser necessário mais de um tratamento ao longo do tempo, caso haja recidiva. É um problema com solução viável e alcançável por meio de acompanhamento médico.
Para crianças e idosos não é necessário prevenção, pois os níveis hormonais nestas faixas etárias não são compatíveis com o surgimento da bromidrose. Já na adolescência e na idade adulta, não há prevenção conhecida. A atitude recomendada é a consulta médica tão logo a intensidade do odor associado ao suor se torne um motivo de incômodo ou transtorno.
fonte: sbd.org.br/dermatologia/pele/doencas-e-problemas/bromidrose/76/
CHECK UP DE NEVOS (PINTAS)
Nevos melanocíticos são pequenas manchas marrons regulares na pele, salientes ou não. São popularmente conhecidos por pintas e sinais. A maioria das pintas surge em decorrência da genética e da exposição solar e em geral possuem um formato regular.
Contudo, também existem os nevos atípicos (ou nevos displásicos), que são nevos não usuais. Em geral são lesões maiores, podendo ser irregulares no formato e possuir vários tons. Pesquisas mostram que pessoas com múltiplos nevos displásicos possuem mais chance de desenvolver o melanoma, tipo mais agressivo de câncer da pele. Pessoas com histórico familiar de melanoma são mais propensas a desenvolvê-lo. Esses dados são importantes para alertar para a importância do auto-exame mensal, a necessidade de visitas regulares ao dermatologista e da proteção solar diária.
A dermatoscopia é um exame realizado pelo dermatologista com um aparelho denominado dermatoscópio, e é extremamente útil na avaliação de pacientes com muitos nevos. É uma forma de se examinar as características dos sinais, pois amplia a imagem e permite a visualização de estruturas internas e de cores. Dessa forma, um dermatologista pode identificar lesões que levantem dúvidas, mesmo que ainda muito pequenas, e diferenciar com maior precisão lesões suspeitas de lesões benignas. Para pacientes com múltiplos nevos existe a monitorização digital com mapeamento corporal e dermatoscopia digital. Dessa forma pode-se documentar o surgimento de novos sinais ou alterações nos sinais já existentes.
A maioria dos nevos melanocíticos não necessita de tratamento, porém em casos de lesões suspeitas o dermatologista pode indicar a remoção (biópsia) e exame anátomo-patológico. O médico dermatologista deve sempre ser consultado para o diagnóstico e tratamento adequados.
fonte: http://www.sbd.org.br/dermatologia/pele/doencas-e-problemas/nevos-displasicos/15/
HERPES
- SIMPLES
Pode ser causado pelo herpes vírus 1 ou 2, adquiridos por contato interpessoal. O herpes vírus 1 geralmente determina infecção nos lábios ou nariz, mas pode acometer outros locais da pele. O herpes vírus 2, em geral, determina lesões nos genitais e pode ser adquirido por via sexual, porém não exclusivamente dessa forma.
A infecção pelo herpes vírus 1 e/ou 2 pode ser recorrente surgindo durante episódios febris por doenças de causas variadas, em mulheres no período perimenstrual e após exposição solar
Quando as vesículas rompem, surgem pequenas ulcerações (feridas rasas) cobertas de crostas e, depois, há re-epitelização da pele ou mucosa. Em geral, as infecções herpéticas em indivíduos com imunidade normal duram poucos dias porém sempre um médico deve ser consultado para se certificar do diagnóstico, bem como indicar o melhor tratamento para aquela forma de apresentação da doença.
fonte: http://www.sbd.org.br/dermatologia/pele/doencas-e-problemas/herpes/68/
- ZOSTER
É uma doença causada pelo Vírus Varicela-Zoster (VVZ), que causa a catapora (varicela) e também o popularmente conhecido cobreiro (herpes zóster).
O herpes zoster pode ocorrer em qualquer faixa etária, mas é mais comum em pacientes de meia-idade ou idosos. Ocorre em pessoas que na infância ou adolescência tiveram varicela (catapora) ou mesmo a infecção viral subclínica, que ficou latente no gânglio nervoso ao lado da coluna vertebral por anos ou décadas.
O herpes zoster pode surgir em situações de baixa imunidade, como pelo emprego de drogas imunossupressoras, como infecção oportunista em transplantados de órgãos ou indivíduos infectados pelo vírus HIV (causador da Aids), ou mesmo em pessoas sem qualquer doença interna grave
Geralmente, manifesta-se por vesículas (pequenas bolhas de água menores que 1 cm de diâmetro) que vão se agrupando até formar bolhas. Elas se distribuem de forma linear, seguindo o trajeto de um nervo. Pode haver variados graus de dor ou queimação local, sintomas os quais geralmente precedem o surgimento das lesões na pele.
Quando as vesículas rompem surgem pequenas ulcerações (feridas rasas) cobertas de crostas e, depois, há re-epitelização da pele ou mucosa, sendo que nessa fase a doença não é mais contagiosa. Em geral, as infecções herpéticas em indivíduos com imunidade normal duram entre sete a 14 dias, porém sempre um médico deve ser consultado para se certificar do diagnóstico, bem como indicar o melhor tratamento para aquela forma de apresentação da doença.
O tratamento é individualizado e só o médico poderá indicar qual o melhor para cada caso. Procurar o médico imediatamente quando surgirem os primeiros sintomas é essencial para o diagnóstico e tratamento adequados. O herpes zoster pode deixar cicatrizes inestéticas, manchas e até mesmo determinar a chamada "neuralgia pós-herpética". Esta última, por inflamação e destruição parcial de fibras nervosas pelo dano causado pelo vírus, deixa uma dor crônica persistente e que pode ser tratada por medicações. O médico deve sempre ser consultado para o diagnóstico e tratamento adequados.
fonte: http://www.sbd.org.br/dermatologia/pele/doencas-e-problemas/herpes-zoster/69/
PITIRÍASE RÓSEA
É uma doença eruptiva benigna que acomete a pele, sendo uma desordem comum em pessoas saudáveis, principalmente crianças e adultos jovens. É mais comum na primavera e outono, nos climas temperados. Contudo, pode ser mais frequente no verão em algumas outras regiões. Suas causas ainda não foram completamente elucidadas, mas há alguns elementos de sua epidemiologia e imunologia que sugerem a possibilidade que possa se desencadear graças a agentes infecciosos. Desses, a mais suspeita é a origem viral. Há ainda a possibilidade de aparecer após o uso de algumas vacinas, bem como de medicamentos.
Apresenta-se como uma erupção aguda e autolimitada (com uma duração média de 6 a 8 semanas). Na apresentação mais comum, começa com uma lesão maior, chamada de medalhão, caracterizada por uma mancha avermelhada ovalada com descamação central. Em poucos dias, ocorrem erupções sequenciais de outras lesões semelhantes, menores, de crescimento centrífugo (que tende a se afastar do centro). Uma característica de destaque está no arranjo das lesões dorsais, que pode ter um aspecto de árvore de natal. Costuma ser assintomática ou apenas levemente pruriginosa. A automedicação pode provocar agravamento das lesões. É importante uma consulta com um dermatologista para avaliação.
fonte: http://www.sbd.org.br/dermatologia/pele/doencas-e-problemas/pitiriase-rosea/54/
VITILIGO
O vitiligo é uma doença caracterizada pela perda da coloração da pele. Não é contagioso. As causas da doença ainda não estão claramente estabelecidas, mas fenômenos autoimunes parecem estar associados ao vitiligo. Além disso, alterações ou traumas emocionais podem estar entre os fatores que desencadeiam ou agravam a doença.
A doença é caracterizada manchas brancas na pele com uma distribuição característica. O tamanho das manchas é variável. O vitiligo possui diversas opções terapêuticas, que variam conforme o quadro clínico de cada paciente.
O dermatologista pode realizar o exame com lâmpada de Wood para corroborar o diagnóstico. Além disso, pode solicitar exames de sangue para um estudo imunológico que poderá revelar a presença de outras doenças autoimunes.
Atualmente, existem resultados excelentes no tratamento da doença, o fato de não se poder falar em cura não quer dizer que não haja várias opções terapêuticas. O tratamento visa cessar o aumento das lesões (estabilização do quadro) e também estimular a repigmentação da pele. Além disso, em alguns casos o médico pode indicar o tratamento com fototerapia.
Os pacientes devem evitar fatores que possam precipitar o aparecimento de novas lesões ou acentuar as já existentes, como usar roupas apertadas, ou que provoquem atrito ou pressão sobre a pele, e diminuir a exposição solar.Controlar o estresse é outra medida que pode ajudar.
As lesões provocadas pela doença, não raro, impactam significativamente na qualidade de vida e na autoestima. Por isso, na maioria casos, recomenda-se o acompanhamento psicológico, que pode ter efeitos bastante positivos nos resultados do tratamento.
O tratamento do vitiligo é individualizado e deve ser discutido com um dermatologista, conforme as características de cada paciente. Os resultados podem variar consideravelmente entre uma pessoa e outra. Por isso, somente um profissional qualificado pode indicar a melhor opção. O médico dermatologista deve sempre ser consultado para o diagnóstico e tratamento adequados.
fonte: http://www.sbd.org.br/dermatologia/pele/doencas-e-problemas/vitiligo/21/
HIPERHIDROSE
É uma condição que provoca suor excessivo, na qual os pacientes podem transpirar muito até mesmo em repouso. A sudorese é uma condição normal do nosso corpo e ajuda a manter a temperatura. É normal suar quando se está calor, durante a prática de atividades físicas ou em certas situações específicas, como momentos de raiva, nervosismo ou medo.
Porém, em alguns casos há sudorese excessiva, que pode ocorrer mesmo sem a presença de qualquer desses fatores.
A hiperidrose pode decorrer de diferentes causas, como fatores emocionais, hereditários ou doenças. Diferentes regiões do corpo podem ser acometidas: axilas, palmas das mãos, rosto, cabeça, plantas dos pés e virilha. Quando há transpiração extrema, esta pode ser embaraçosa, desconfortável, indutora de ansiedade e se tornar incapacitante.
É preciso determinar a causa da condição. No caso de hiperidrose primária, existem alguns tratamentos disponíveis como o uso de antitranspirantes, medicamentos orais, aplicação de toxina botulínica, que podem ser indicados pelo médico de acordo com cada caso. O médico dermatologista deve sempre ser consultado para o diagnóstico e tratamento adequados.
fonte: http://www.sbd.org.br/dermatologia/pele/doencas-e-problemas/hiperidrose/11/
MICOSE
Micoses são infecções causadas por fungos que podem atingir a pele, as unhas e os cabelos. São particularmente frequentes nos trópicos, onde existem condições ideais de calor e umidade, necessárias para o desenvolvimento dos fungos. São exemplos de micoses superficiais a pitiríase vesicolor, as tineas, a candidíase e as onicomicoses.
1) Pitiríase Versicolor: Doença muito comum, especialmente entre jovens, pode ter evolução crônica e recorrente. Indivíduos de pele oleosa são mais susceptíveis a apresentar esse tipo de micose, também conhecida como micose de praia ou pano branco, e que é causada por fungos do gênero Malassezia. Normalmente surgem na parte superior dos braço e tronco. Ocasionalmente, podem se apresentar como manchas escuras ou avermelhadas, daí o nome versicolor.
2) Tineas (tinhas): Doenças causadas por um grupo de fungos que vive às custas da queratina da pele, pelos e unhas. Estes fungos podem ser zoofílicos (encontrados em animais), geofílicos (encontrados no solo) e antropofílicos (encontrados nos homens). Na pele manifestam-se como manchas vermelhas de superfície escamosa, crescem de dentro para fora, com bordas bem delimitadas, podendo apresentar pequenas bolhas e crostas. Nos cabelos pode haver falhas, fios quebrados, vermelhidão, descamação e até mesmo a formação de pontos de pus..
3) Candidíase: Infecção pela cândida pode comprometer isoladamente ou conjuntamente a pele, mucosas e unhas. É um fungo oportunista, assim, existem situações que favorecem seu desenvolvimento, como baixa da imunidade, uso prolongado de antibióticos, diabetes e situação de umidade e calor. Pode se manifestar de diversas formas, como placas esbranquiçadas na mucosa oral, comum em recém-nascidos (“sapinho”), lesões fissuradas no canto da boca (queilite angular) mais comuns no idoso, placas vermelhas e fissuras localizadas nas dobras naturais (inframamária, axilar e inguinal), ou envolver a região genital feminina (vaginite) ou masculina (balanite), provocando coceira, manchas vermelhas e secreção esbranquiçada.
4) Onicomicoses: Principal causa de alteração ungueal. Pode acometer tanto as unhas dos pés quanto as das mãos. São raras na infância e mais comuns nos adultos e idosos. Geralmente a unha se descola do leito e se torna mais espessa. Pode também haver mudança na coloração e na forma.
Para o diagnóstico, o dermatologista pode solicitar o exame micológico direto e cultura para fungos. O tratamento prescrito pelo dermatologista pode ser feito com medicamentos tópicos ou orais, dependendo de cada caso.
Hábitos higiênicos são importantes na prevenção das micoses. Usar somente o próprio material ao ir à manicure. Secar-se sempre muito bem após o banho, principalmente nas dobras, como as axilas, as virilhas e os dedos dos pés. Evitar andar descalço em locais que sempre estão úmidos, como vestiários, saunas e lava-pés de piscinas. Não ficar com roupas molhadas por muito tempo. Não compartilhar toalhas, roupas, escovas de cabelo e bonés, pois esses objetos podem transmitir doenças. Não usar calçados fechados por longos períodos e optar pelos mais largos e ventilados. Evitar roupas muito quentes e justas e aquelas feitas em tecidos sintéticos, pois não absorvem o suor, prejudicando a transpiração da pele.
O médico dermatologista deve sempre ser consultado para o diagnóstico e tratamento adequados.
fonte: http://www.sbd.org.br/dermatologia/pele/doencas-e-problemas/micose/14/
FOLICULITE
Foliculite é uma inflamação de pele que se inicia nos folículos pilosos. Geralmente, é motivada por uma infecção bacteriana ou fúngica, mas também pode ser causada por vírus e, até mesmo, por uma inflamação de pelos encravados.
A foliculite pode ser superficial ou profunda. No primeiro caso, afeta apenas a parte superior do folículo piloso. Os sintomas são: surgimento de pequenas espinhas vermelhas, com ou sem pus; a pele pode ficar avermelhada e inflamada; pode haver coceira e sensibilidade na região.
Quando a inflamação atinge áreas mais extensas e profundas da pele pode haver a formação de furúnculos. Os sintomas são: grandes áreas avermelhadas, lesões elevadas com pus amarelado no meio, as partes atingidas ficam muito sensíveis e doloridas, apresentando em alguns casos dor intensa. As chances de cicatrizes são maiores nesses casos, e pode haver destruição do folículo piloso.
Qualquer pessoa pode desenvolver foliculite, mas certos fatores são predisponentes, como doenças que diminuem a imunidade, uso de determinados medicamentos, sobrepeso e obesidade, fricção do barbear, o uso de roupas apertadas.
Um médico pode diagnosticar a foliculite examinando a área acometida da pele. Em alguns casos, amostras da secreção da lesão podem ser enviadas para que sejam examinadas em laboratório. Casos persistentes ou recorrentes podem exigir tratamento. A terapia dependerá do tipo e da gravidade de cada infecção. O médico dermatologista deve sempre ser consultado para o diagnóstico e tratamento adequados.
fonte: http://www.sbd.org.br/dermatologia/pele/doencas-e-problemas/foliculite/7/
LUPUS
Lúpus eritematoso é uma doença autoimune, ou seja, na qual o sistema imunológico reage contra as células da própria pessoa, causando danos que podem ser nos órgãos internos (rim, pulmão, coração, cérebro,articulações, dentre outros) ou somente na pele.
Afeta mais as mulheres que os homens, e mais adultos jovens do que crianças e idosos. Trata-se de uma doença crônica em que é importante o tratamento contínuo e monitorização para avaliar a atividade da doença. A pele é afetada em 80% dos pacientes.
Na pele, frequentemente se apresenta como sensibilidade ao sol, nas áreas expostas, como face, colo e braços. Manchas avermelhadas que podem descamar e deixar até cicatrizes são comuns. Em áreas com pelos, como o couro cabeludo, pode causar queda dos cabelos. É comum haver dor nas articulações, mal-estar, perda de apetite e de peso. Nos casos em que afetam órgãos internos, pode haver dor e dificuldade para respirar, redução do funcionamento dos rins, desmaios, convulsões e tromboses. Geralmente, o diagnóstico depende da comprovação da agressão ao órgão afetado pelo lúpus e de exames laboratoriais.
Além da proteção solar rigorosa, as diferentes formas de lúpus demandam diferentes formas de tratamento. O lúpus da pele pode ser tratado com cremes ou injeções locais com medicação que reduz a inflamação. Formas cutâneas extensas e com acometimento de órgãos internos frequentemente necessitam de outras drogas que reduzem a imunidade (imunossupressoras). Uma equipe multidisciplinar pode ser necessária.
Pacientes diagnosticados com lúpus devem se proteger do sol com atitudes que minimizem sua exposição no dia a dia e no trabalho, além do uso de filtro solar diariamente. A exposição solar pode levar à atividade da doença. O sol deve ser evitado por pacientes com lúpus, pois aumenta a atividade da doença e reduz a eficácia dos tratamentos. O médico deve sempre ser consultado para o diagnóstico e tratamento adequados.
fonte: http://www.sbd.org.br/dermatologia/pele/doencas-e-problemas/lupus/32/






